-
روز های کاری : روزهای زوج از ساعت 16:30 الی 19:30
روز های کاری : روزهای زوج از ساعت 16:30 الی 19:30
۴ فروردین ۱۴۰۲
دوران بارداری یکی از دورههای حیات زنان است که با خود شگفتیها و تغییرات بسیاری را به همراه دارد. این دوران به عنوان یک فرآیند طبیعی و پراهمیت شناخته شده است که در آن، یک سلول تخمک با یک سلول اسپرم ترکیب شده و یک جنین شکل میگیرد. این فرآیند بینظیر به تولد یک فرزند منجر میشود. اما، بارداری همچنین همراه با چالشها و نیازهای بهداشتی و پزشکی مختلفی است. آزمایشهای دوران بارداری ابزارهای حیاتی در اختیار متخصصان بهداشت و پزشکان قرار میدهند تا سلامت مادر و جنین را تا مراحل انتهایی بارداری نظارت کنند. در این مقاله به بررسی کلی آزمایشات مربوطه در این دوران پرداختهایم.

در طی پیگیری بارداری، بیماریهای قدیمی یا فعلی مادر باردار، نتیجه بارداریهای قبلی و شکایات در این بارداری بررسی میشود. معاینات مربوط به بارداری، فشار خون، کنترل وزن، گروه خونی، شمارش خون و آزمایش ادرار انجام میشود. هدف از همه این موارد، تشخیص بیماریهایی است که ممکن است در دوران بارداری و رشد سالم جنین رخ دهد. همچنین با انجام معاینات، متوجه خطرات احتمالی میشویم و اقدامات حیاتی یا مناسبترین درمان بدون تاخیر انجام میشود. علاوه بر معاینات انجام شده در بارداری طبیعی، معاینات پیشرفته نیز در موارد خاص انجام میشود. آزمون غربالگری باید آزمونی آسان باشد که برای همه قابل اجرا باشد.
بارداری در برخی از زنان باردار منجر به دیابت بارداری یا دیابت ناشناخته قبلی میشود. دیابت ناشی از بارداری میتواند منجر به تولد نوزاد با اضافه وزن، زایمان سخت، مشکلات سلامتی برای زنان باردار و نوزادان و مرگ نوزادان در رحم شود. قند خون در تمام زنان باردار باید یک بار در سه ماهه اول چک شود. علاوه بر این، تست غربالگری دیابت بین هفتههای ۲۴ تا ۲۸ بارداری به منظور تشخیص زنان باردار مبتلا به دیابت ناشی از بارداری، انجام میشود.
این تست در هر زمانی از روز انجام میشود. سطح قند خون ۱ ساعت پس از نوشیدن یک نوشیدنی شیرین (حاوی ۵۰ گرم گلوکز) که توسط آزمایشگاه داده میشود اندازهگیری میشود. اگر نتیجه آزمایش پایین باشد، به این معنی است که دیابت ناشی از بارداری وجود ندارد. اما در صورت بالا بودن (حد مجاز ۱۴۰ mg/dl) انجام تست دیگری (Sugar Loading Test) ضروری میشود که نتیجه دقیقتری برای تشخیص قطعی خواهد داشت.
در این آزمایش دوم، پس از نوشیدن ۱ لیوان مایع توسط بیمار، هر ۲ تا ۳ ساعت خون بیمار گرفته میشود و سطح قند خون اندازهگیری میشود. اگر تشخیص دیابت ناشی از بارداری تأیید شود، رژیم غذایی این زنان باردار باید تنظیم شود، در صورت لزوم، انسولین درمانی شروع و با دقت بیشتری پیگیری میشود.
گروه خونی و وضعیت Rh هر باردار باید مشخص باشد. ساختار Rh در انسان دو نوع است:
اگر گروه خونی باردار Rh (+) باشد، مشکلی وجود ندارد. اگر Rh (-) منفی باشد، گروه خونی همسر بررسی میشود، اگر همسر Rh (-) باشد، مشکلی ندارد، اما اگر همسر Rh (+) باشد، به این معنی است که در زن باردار ناسازگاری خونی وجود دارد.
زنان باردار مبتلا به ناسازگاری خون با برخی آزمایشات اضافی ویژه، پیگیری میشوند. این تست، تست کومبس غیرمستقیم نامیده میشود. همچنین این آزمایش از خون مادر است. اگر در دوران بارداری مشکلی پیش نیاید، یعنی سازگاری خون به بیماری تبدیل نشود.
تزریق پیشگیری از ناسازگاری خون (Anti Rh D immune globulin) پس از تولد یا در دوران بارداری برای محافظت در برخی موارد خاص استفاده میشود. توسط پزشک شما نوشته خواهد شد. گاهی اوقات ممکن است برای اهداف محافظتی در هفته ۲۸ توسط پزشک درخواست شود، اما حتی اگر به این شکل انجام شود، باید با توجه به گروه خونی نوزاد در بدو تولد تکرار شود.
اگر برخی از بیماریهای عفونی برای اولین بار در دوران بارداری تجربه شوند، تأثیری بر روی جنین نخواهد داشت و ممکن است منجر به برخی بیماریها شود. نظر جامعه پریناتولوژی در زنان باردار سرخجه (سرخچه)، عفونت هپاتیت B، کشت ادرار یک بار باید بررسی شود. سیفلیس باید فقط در گروه در معرض خطر غربالگری شود. توکسوپلاسما و CMV، HIV (ایدز) شواهد کافی برای حمایت از آزمایش نیست.
با توجه به این اطلاعات، پزشک شما آآزمایشهای دوران بارداری را که لازم میداند با توجه به شرایط خاص شما انجام میدهد، توصیههای پزشک خود را دنبال کنید.
در مورد تفاوت زایمان طبیعی و سزارین بیشتر بدانید!

معاینه سونوگرافی در آزمایشهای دوران بارداری امروزه اهمیت زیادی پیدا کرده است. غربالگری قبل از تولد جایگاه بسیار مهمی دارد. با این حال، پیگیری بارداری تنها با سونوگرافی انجام نمیشود، معاینه مهمترین بخش در پیگیری بارداری است. سونوگرافی نمیتواند جایگزین معاینه شود، فقط یک ابزار کمکی بسیار مفید است. اینکه خانم باردار فقط سونوگرافی انجام دهد و سایر پیگیریهایی که باید توسط ماما و پزشک انجام شود را نادیده بگیرد یا مختل کند، میتواند منجر به بیماریهای غیرقابل برگشت و حیاتی شود و این مورد نتایج نامطلوبی با خود به همراه خواهد داشت.
هیچ مدرکی دال بر اثرات مضر دستگاههای سونوگرافی که مجاز به استفاده در زنان باردار هستند بر روی جنین در رحم وجود ندارد و میتوان آنها را با خیال راحت در دوران بارداری استفاده کرد. از طرفی مانند سایر روشهای پزشکی، فقط باید در مواقع لزوم توسط تجهیزات مناسب و افراد مجاز انجام شود.
با سونوگرافی تعداد نوزاد در رحم مادر، ضربان قلب و زنده بودن یا نبودن او، تعیین سن حاملگی، نظارت بر رشد نوزاد، وضعیت آن در رحم، میزان مایع آمنیوتیک، رشد اندامهای داخلی و سایر نقایص رشد ساختاری و ارزیابی جفت تغذیهکننده کودک میتواند انجام شود. علاوه بر این، برای جستجوی سرنخها و یافتهها در مورد بیماریهای مختلف در نوزاد استفاده میشود.
سونوگرافی معمولاً روی پوست شکم مادر صورت میگیرد. همچنین سونوگرافی واژینال معمولاً در مراحل اولیه بارداری ترجیح داده میشود. این نوع سونوگرافی یک روش ناراحتکننده نیست و خطراتی مانند عفونت یا سقط جنین را به همراه ندارد. سونوگرافی واژینال همچنین میتواند برای اندازهگیری طول دهانه رحم به منظور تشخیص خطر زایمان زودرس در هفتههای بعدی بارداری استفاده شود.
درخواست میشود خانم باردار حداقل سه بار در دوران بارداری خود، در هفتههای ۱۱-۱۴، ۲۰-۲۲ و ۳۰-۳۲ توسط سونوگرافی ارزیابی شود. اگر پزشک شما لازم بداند، ممکن است درخواست پیگیریهای مکرر کند یا شما را برای معاینه بیشتر (مراقبتهای ثانویه) به مراکز دیگر ارجاع دهد. هر باردار حداقل یک بار در هفتههای ۲۰-۲۲ ،باید توسط متخصصین زنان و زایمان شاغل در زمینه پریناتولوژی در مراکز با تجربهتر از نظر نقص (ناتوانی، غربالگری ناهنجاری) در نوزاد (سونوگرافی سطح دوم) ارزیابی شود.
سونوگرافی اطلاعات بسیار ارزشمندی در مورد سلامت نوزاد به ما میدهد. با این حال، همه بیماریهای کودک در حال رشد را نمیتوان با سونوگرافی تشخیص داد. بااینکه بیشتر عیوب اصلی نوزاد را میتوان با سونوگرافی تشخیص داد، اما در ارزیابی رشد نوزاد و تشخیص عیوب جزئی موفقیت کمتری دارد. علاوه بر این، برخی از بیماریها ممکن است در هفتههای آخر بارداری رخ دهد و سونوگرافیهای انجام شده در دوره اولیه ممکن است درک نشود. احتمال تشخیص عیوب در نوزاد با سونوگرافی بین ۲۰ تا ۸۰ درصد بسته به سن بارداری که در آن معاینه انجام میشود، تجربه فرد انجام دهنده معاینه و مشخصات فنی دستگاه سونوگرافی متغیر است. در یک مطالعه بزرگ که در اروپا انجام شد، نشان داده شد که تنها ۶۰ درصد از ناهنجاریها را میتوان با سونوگرافی تشخیص داد.
معاینات سونوگرافی ویژه شامل ۴ مرحله میشوند. این مراحل عبارتند از:
سونوگرافی سطح دوم نامی است که به سونوگرافی دقیق نوزاد برای تشخیص نقایص مادرزادی داده میشود. سونوگرافی برای غربالگری ناهنجاری باید در هفته ۲۰ تا ۲۲ بارداری انجام شود. انجام آن بین هفتهها مناسب است. تشخیص تمام مشکلات مادرزادی در سونوگرافی سطح دوم امکانپذیر نیست.
تغییرات در سرعت جریان خون در وریدهای مادر یا نوزاد تشخیص داده میشود. تغییر در این مقادیر به ما کمک میکند تا در مورد برخی از بیماریهای مربوط به مادر یا نوزاد اطلاعاتی داشته باشیم و وضعیت سلامت نوزاد را ارزیابی کنیم. ایجاد فشار خون بالا در مادر (پره اکلامپسی، در اصطلاح عامیانه به عنوان مسمومیت بارداری شناخته میشود) و تأخیر رشد داخل رحمی در نوزاد در نتیجه نارسایی جفت (همراه) مهمترین زمینههای استفاده و راهنمای برنامه درمانی است.
معاینه قلب نوزاد با سونوگرافی داپلر است که به کمک آن بیماریهای قلبی در نوزاد بررسی میشود و بهتر است در هفتههای ۲۲-۲۴ بارداری ارزیابی شود. نوزادانی که به دلیل بیماری قلبی پس از زایمان دچار ناراحتی خواهند شد، میتوانند برای زایمان به مراکز بالاتر راهنمایی شوند. اکوکاردیوگرافی جنین تکنیکی است که نیاز به تجهیزات و تجربه خاصی دارد.
در هر خانم باردار انجام نمیشود، برای مادر یا نوزاد با خطرات خاصی توصیه میشود. ناهنجاریهای ساختاری در نوزاد، سابقه خانوادگی بیماریهای مادرزادی قلبی، دیابت در مادر یا برخی بیماریهای عفونی نمونههایی از این موارد هستند.
سونوگرافی سه بعدی معاینهای است که در آن میتوان تصاویر سه بعدی (مانند عکس) از نوزادان را در نتیجه پیشرفتهای تکنولوژیکی به دست آورد. اگر تصویر به طور همزمان گرفته شود به آن سونوگرافی چهار بعدی میگویند. امروزه دستگاههای سونوگرافی رایج برای پیگیری زنان باردار کافی است و به ندرت نیاز به معاینه سه بعدی است.
با آزمایشهایی که از خون مادر انجام میشود، میتوان در مورد سلامت نوزاد پیشبینی کرد. درک شده است که برخلاف نوزادان سالم، مقادیری که باید در خون مادر باشد در برخی از نوزادان بیمار یا ناتوان تغییر میکند. این تغییرات تشخیص قطعی نمیدهد، فقط نیاز به بررسی بیشتر نوزادان پرخطر دارد. در نتیجه، معاینه بیشتر همه زنان باردار نه غیر ضروری است و نه امکانپذیر است. علاوه بر این، برخی از این معاینات پیشرفته خطراتی را برای مادر و نوزاد به همراه دارد. بنابراین، اگر نتیجه آزمایشهای غربالگری خطر بالایی را مشخص کند، معاینات بیشتر (روشهای مداخلهای مانند بیوپسی پرزهای کوریونی، آمنیوسنتز) به مادر باردار توصیه میشود. به همین ترتیب، خطر کم (مثلاً احتمال ۱/۱۰۰۰) در نتیجه آزمایش غربالگری تضمین نمیکند که کودک کاملاً بیمار نباشد.
رویکرد فعلی این است که تستهای غربالگری را برای همه زنان باردار توضیح دهیم و آنها را برای هر کسی که بخواهند در دسترس قرار دهیم.
کروموزومها کوچکترین واحدهای ساختاری هستند که اطلاعات ژنتیکی تعیینکننده تمام عملکردها و خصوصیات یک موجود زنده در آنها ثبت میشود. انسان دارای ۴۶ کروموزوم است. در سندرم داون که یک بیماری ژنتیکی است، یک کروموزوم بیشتر از ۲۱ است، یعنی ۴۷ کروموزوم دارد. سندرم داون شایعترین اختلال کروموزومی در تولدهای زنده است.
افزایش سن مادر نقش مهمی در بروز این سندرم دارد. میزان بروز تولدهای زنده ۱ مورد از ۱۵۰۰ زایمان، در دهه ۲۰ و ۱ مورد از ۳۰ زایمان در ۴۵ سالگی است. کودکان مبتلا به سندرم داون درجات مختلفی از عقب ماندگی ذهنی، بیماری قلبی و مشکلات جدی سلامتی دارند. تستهای مختلفی در غربالگری سندرم داون استفاده میشود (مانند تست دوبل، تست سهگانه، شفافیت نوکال).
یکی از آزمایشهای دوران بارداری، تست دوگانه است. این یک تست غربالگری است که خطر برخی اختلالات کروموزومی را در نوزاد تعیین میکند. هدف اصلی استفاده از آن، تست غربالگری سندرم داون است. این یک نتیجه برای سندرم داون (مغولیسم) و سندرم تریزومی ۱۸ است. خطر بالا به این معنی نیست که کودک بیمار است، بلکه نیاز به بررسیهای بیشتر دارد.
این بررسی بین هفتههای ۱۱-۱۳ بارداری انجام میشود. دو هورمون (PAPP-A و hCG آزاد) از خون مادر اندازهگیری میشود و یک محاسبه خطر صورت میگیرد. مزیت این بررسی نسبت به تست سهگانه این است که زودتر عملی میشود. با توجه به نتیجه آزمایش، در صورت لزوم، معاینات بیشتر زودتر انجام میشود. این معاینات، اجازه میدهد تا نوزاد مبتلا به سندرم داون در هفتههای اولیه بارداری تشخیص داده شود.
اگر معاینه بیشتر فقط در افرادی انجام شود که طبق نتایج آزمایش دوگانه در معرض خطر هستند، ۷۰ درصد از نوزادان مبتلا به سندرم داون تشخیص داده میشوند. علاوه بر این، اگر نتایج اندازهگیری شفافیت نوکال (نگاه کنید به ضخامت ناپ) توسط سونوگرافی با تست دوگانه ترکیب شود، این میزان به ۹۰-۸۵ درصد میرسد. این تست غربالگری سه ماهه اول (سه ماهه اول) یا تست هفته ۱۱-۱۳ نامیده میشود. از نظر تشخیص نوزادان مبتلا به سندرم داون، آزمایش غربالگری سه ماهه اول (با اندازهگیری شفافیت گردن) موفقتر از تست غربالگری سهگانه انجام شده در سه ماهه دوم است. مهمترین عیب تست غربالگری سه ماهه اول این است که نمیتواند نقص لوله عصبی را تشخیص دهد.
این یک آزمایش غربالگری است که خطر نقصهای رشد سیستم عصبی (نقص لوله عصبی) و اختلالات کروموزومی (مانند سندرم داون و سندرم تریزومی ۱۸) را در نوزاد تعیین میکند. خطر بالا به این معنی نیست که کودک بیمار است، بلکه نیاز به بررسیهای بیشتر دارد.
تست تریپل تستی است که توصیه میشود برای هر مادر باردار بین ۱۶ تا ۱۸ هفتگی انجام شود. لازم به ذکر است که آزمون غربالگری میباشد. بنابراین علاوه بر این آزمایش باید با معاینه دقیق سونوگرافی در هفته ۲۰ تا ۲۲ بارداری به دنبال مشکلات دیگری بود.
در طول آزمایش باید هفته بارداری، سن مادر، وزن بدن، نژاد، دیابت مشخص شود. بسیار مهم است که سن بارداری به درستی گزارش شود. تمام این اطلاعات و سه مقدار هورمون از خون مادر وارد یک برنامه کامپیوتری میشود و خطر ابتلا به بیماریهای ذکر شده در بالا محاسبه میشود.
نتایج به طور جداگانه تعیین میشوند، هم از نظر سن به تنهایی و هم از نظر خطر محاسبه شده همراه با این هورمونها. اگر خطر افزایش یابد (مثلاً اگر خطر تولد نوزاد مبتلا به سندرم داون ۱/۲۰۰ باشد)، باید مشخص شود که آیا نوزاد در رحم واقعاً سندرم داون دارد یا خیر. برای این منظور، آزمایشات بیشتر (به آمنیوسنتز مراجعه کنید) توصیه میشود.
اگر تست سهگانه بعد از گذشت مدت زمان طولانی بعد از بارداری انجام شود، و نتایج دیرهنگام، یک نوزاد بیمار را نشان دهد، روند ختم بارداری دیرهنگام مانند هفته ۲۰-۲۲، ضرر قابل توجهی برای بیماران به همراه دارد.
امروزه درخواست آزمایش سهگانه در یک زن باردار غیر ضروری تلقی میشود. تست دوگانه به دلیل موفقیت بیشتر و حاشیه خطای کمتری ترجیح داده میشود و زودتر انجام میشود. تست تریپل در زنان بارداری که زمان تست دوگانه را از دست میدهند باید انجام شود.

اگر نوزاد برخی از نقایص رشد سیستم عصبی (نقص لوله عصبی) یا نقص دیواره شکم داشته باشد، مقدار مادهای (آلفا فتوپروتئین = AFP) که در خون مادر بررسی میشود، افزایش مییابد. نمونهای از نقص لوله عصبی، بسته شدن ناقص ستون فقرات (اسپینا بیفیدا) است. این یک تست غربالگری است که برای تشخیص این نقایص زمانی که دستگاههای سونوگرافی در دسترس نیستند، استفاده میشود. اکنون به دلیل بهبود کیفیت تصویر دستگاههای سونوگرافی، این عیوب لوله عصبی به راحتی قابل تشخیص هستند. از آنجایی که AFP، هورمونی است که در تست تریپل بررسی میشود، تقاضای آن کاهش یافته است. اگر تست دوگانه بررسی شود، فقط AFP در هفته ۱۶-۱۸ بارداری قابل بررسی است. اگر مشخص شود که مقدار آن بالا است، باید سونوگرافی پیشرفته دقیق انجام شود.
هدف از آزمایشهای دوران بارداری، تشخیص هر چه سریعتر نوزادان بیمار است. در صورت مشاهده مشکل در نوزاد، میتوان مداخلهای زودتر انجام داد و از روشهای سادهتر و ایمنتر برای خاتمه بارداری استفاده کرد. رویکرد فعلی این است که این معاینه را برای همه زنان باردار توضیح داده و برای کسانی که میخواهند، انجام شود.
سایر تستهای غربالگری سندرم داون را نمیتوان در حاملگیهای چند قلو استفاده کرد. به همین دلیل فقط شفافیت نوکال هر نوزاد اندازهگیری میشود و ریسک محاسبه شده در نظر گرفته میشود.
هنگامی که نتایج آزمایشهای دوران بارداری ضخامت نوکال و کنترل استخوان بینی در نوزاد و آزمایش دوگانه (اندازهگیری بتا-HCG و PAPP-A) روی خون گرفته شده از مادر باردار همراه با یک برنامه کامپیوتری ویژه (تست سه ماهه اول) ارزیابی میشود، ۹۰-۸۵ درصد از نوزادان مبتلا به سندرم داون قابل پیشبینی هستند. تست سه ماهه اول حساسترین تست غربالگری است که برای تعیین خطر ابتلا به سندرم داون استفاده میشود.
به طور معمول، ضخامت گردن نوزاد با پیشرفت هفته بارداری افزایش مییابد. امروز شفافیت نوکال بین هفتههای ۱۱-۱۳ بارداری با دستگاههای حساس سونوگرافی اندازهگیری میشود. مقدار یافت شده با مقادیر آن هفته بارداری با کمک یک برنامه کامپیوتری خاص مقایسه میشود. در نتیجه، خطر ابتلای نوزاد به سندرم داون بررسی میشود.
با افزایش ضخامت نوکال بالاتر از حد استاندارد، احتمال داشتن فرزند بیمار نیز افزایش مییابد. علت ممکن است اختلالات کروموزومی (تریزومی ۲۱ = سندرم داون، تریزومی ۱۸، سندرم ترنر)، بیماریهای قلبی در نوزاد، بیماریهای ریوی، بیماریهای مربوط به سیستم اسکلتی، عفونتها و سایر بیماریها در نوزاد باشد.
از آنجایی که معاینه با سونوگرافی انجام میشود، برخی از اختلالات رشد ساختاری اصلی (مانند رشد مغز، رشد بازو و پا) را میتوان در یک نوبت زودتر تشخیص داد.
در نتیجه، زمانی که خطر در مادرانی که تحت این معاینه قرار میگیرند بالا باشد، روشهای مداخلهای مانند آمنیوسنتز یا بیوپسی پرزهای کوریونی و معاینات سونوگرافی پیشرفته توصیه میشود.
در پزشکی به اقدامات پزشکی که با وارد شدن به پوست یا ورودیهای طبیعی بدن با ابزار یا سوزن انجام میشود، اقدامات مداخلهای میگویند. این روشها شامل برخی از خطرات مانند آسیب میباشد. اقدامات مداخلهای به دلیل خطرات خاص برای همه زنان باردار توصیه نمیشود. اگر پزشک به دلیل خطری که در سایر آزمایشات غربالگری یافت میشود، ضروری تشخیص دهد، انجام آن به شما توصیه میشود. خانواده و پزشک با هم تصمیم میگیرند اما تصمیم نهایی با خانواده است.
اگر خانواده روش پیشنهادی را بپذیرند، به این معنی است که خطراتی (عوارض = نتایج بد غیرقابل اجتناب) را که ممکن است در نتیجه عمل رخ دهد، پذیرفتهاند. برای این منظور زن باردار و همسرش باید رضایت نامه آگاهانه را خوانده و امضا کنند. در حالی که خطر از دست دادن نوزاد به دلیل این روش در روشهای مداخلهای وجود دارد، همچنین خطر تولد فرزند بیمار در خانوادهای که آن را نمیپذیرد نیز وجود دارد.
از آنجایی که هیچ روش دیگری برای تشخیص قطعی بدون خطر برای مادر و نوزاد وجود ندارد، این اقدامات مداخلهای باید برای تشخیص برخی بیماریها در نوزاد انجام شود. پیشرفتهای پزشکی آینده نیاز به این روشها را کاهش خواهد داد.

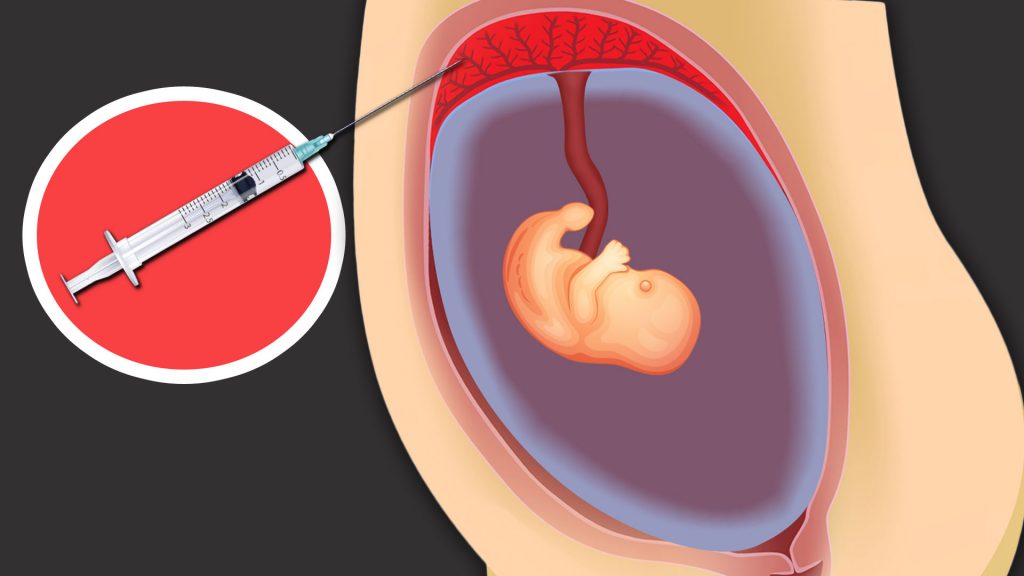
نوزادان در رحم، در یک کیسه آب رشد و نمو میکنند. به این مایع که نوزاد (جنین) در شکم مادر است، مایع آمنیوتیک و فرآیند نمونهبرداری از این مایع را آمنیوسنتز مینامند. با بررسی این مایع، اطلاعاتی در مورد سلامت نوزاد به دست میآید. برای تشخیص بیماریهای خاص استفاده میشود. آمنیوسنتز را میتوان در بین مردم «حذف آب از رحم مادر» نامید. با وارد کردن سوزن از طریق پوست شکم مادر باردار، مایع آمنیوتیک حاوی نوزاد رسیده و مقداری از مایع آمنیوتیک گرفته میشود. با این حال، این روش تقریباً از هر ۲۰۰ تا ۳۰۰ زن باردار یک نفر را به سقط جنین میرساند. به همین دلیل برای هر خانم باردار توصیه نمیشود و با توجه به احتمال بیماری با خانواده تصمیمگیری میشود.
آمنیوسنتز بیشتر برای تشخیص برخی بیماریها و اختلالات در نوزاد انجام میشود. سن بالای مادر، در تمام حاملگیهای ۳۵ سال به بالا، احتمال داشتن فرزند مبتلا به بیماری افزایش مییابد و خطر از دست دادن نوزادی که ممکن است در نتیجه آمنیوسنتز رخ دهد، بیشتر میشود. به همین دلیل توصیه میشود که آمنیوسنتز انجام شود. امروزه انجام آمنیوسنتز توصیه میشود.
به عنوان مثال، یک زن باردار تست سهگانه را در هفته ۱۶ انجام داد و نتیجه به عنوان خطر محاسبه شده ۱/۲۰۰ برای سندرم داون گزارش شد. این بدان معناست که نوزادی که توسط آن زن باردار حمل میشود ممکن است به سندرم داون مبتلا شود. اگر خانواده آمنیوسنتز را بپذیرند، قطعاً نشان میدهد که آیا این خطر وجود دارد یا خیر. با این حال، نباید فراموش کرد که در این زمان، خانواده یک روش پزشکی را پذیرفتهاند که در آن ممکن است نوزاد به دلیل سقط جنین از دست برود. اینجا تصمیم و مسئولیت با خانواده است. پزشک، شما را از این خطرات آگاه میکند و تصمیمگیری را به عهده شما میگذارد. اگر در معاینات سونوگرافی مشکلی در نوزاد شناسایی شد و ضروری تشخیص داده شد، انجام آن توصیه میشود.
زمان و نحوه انجام آمنیوسنتز: عموماً ۱۵-۲۰ روز آمنیوسنتز انجام میشود. بهترین زمان مناسب بین هفتههای ۱۶-۱۸ است. به دلیل خطرات آمنیوسنتز اولیه که در دورههای اولیه انجام میشود، توصیه نمیشود. در ماههای بارداری پیشرفته، میتوان آن را به دلایل پزشکی دیگر استفاده کرد. اما بعد از هفته ۲۰ بارداری از نظر تشخیص اختلالات کروموزومی، چندان مفید نیست.
آمنیوسنتز یک روش بدون درد است که توسط متخصص زنان و زایمان انجام میشود. مقدار کمی مایع (تقریباً ۲۰-۱۵ میلی لیتر) از مایع آمنیوتیک حاوی جنین با فرو کردن یک سوزن در شکم مادر، تحت نظر سونوگرافی گرفته میشود. این فرآیند در زمان کوتاهی انجام میشود. سپس وضعیت و ضربان قلب نوزاد با سونوگرافی بررسی میشود و درخواست تکمیل میشود.
زن باردار مدتی استراحت میکند و معمولاً همان روز به خانه فرستاده میشود. گاهی ممکن است پزشک از شما بخواهد که برای استراحت بیشتر بمانید. مایع گرفته شده معمولاً در دو لوله یا انژکتور جداگانه توسط مؤسسه بهداشتی و درمانی یا بستگان بیمار به آزمایشگاه تحویل داده میشود. نتایج آمنیوسنتز برای اهداف ژنتیکی توسط آزمایشگاه در ۳-۴ هفته گزارش میشود. همچنین تکنیکهای آزمایشگاهی وجود دارد که نتایج سریعتری را در چند روز برای بیماریهای خاص ارائه میدهد.
در صورت وجود ناسازگاری گروه خونی (Rh) در زن بارداری که تحت آمنیوسنتز قرار گرفته است، پس از عمل باید آمپول پیشگیری از ناسازگاری خون (Anti Rh D immune globulin) تزریق شود.
از دست دادن بارداری (کم): اگرچه احتمال این مورد بسیار کم است، اما حدود ۱ مورد از ۲۰۰ الی ۳۰۰ نوزاد است. نوزاد از دست رفته میتواند یک نوزاد کاملاً سالم و همچنین یک نوزاد بیمار باشد.
عفونت: احتمال عفونت بسیار نادر است؛ معمولاً در ۳-۵ روز اول ظاهر میشود. شکایاتی مانند تب، لرز، درد، گرفتگی شدید وجود دارد. بعد از آشکار شدن این علائم، شما باید در اسرع وقت با پزشک خود مشورت کنید.
خونریزی یا نشت مایعات از مخزن در دوران بارداری: به ندرت ایجاد میشود، اما وضعیتی است که خانم باردار باید فوراً با پزشک مشورت کند.
کرامپ در بارداری: در طول آمنیوسنتز یا کمی بعد از آن دیده میشود. دیدن آن به تنهایی و بدون سایر شکایات دیگر چندان معنیدار نیست، اما توصیه میشود برای روشن شدن موضوع با پزشک خود تماس بگیرید.
آسیب جنین: احتمال آن بسیار کم است، اما وجود دارد.
ممکن است نوزاد سالم باشد یا بیماری مشکوک تشخیص داده شود. به ندرت ممکن است مشکلاتی در نتیجه آزمایش وجود داشته باشد که مانع از تصمیمگیری شود. سلولهای مایع گرفته شده در محیط آزمایشگاهی رشد نمیکنند، در این حالت نمیتوان نتیجه را ارزیابی کرد. ممکن است آزمایشات دیگری مورد نیاز باشد.
همه بیماریها را نمیتوان با آمنیوسنتز تشخیص داد. آمنیوسنتز اطلاعاتی در مورد اختلالات کروموزومی و برخی بیماریها میدهد. گزارش نتیجه به صورت طبیعی، نشاندهنده سالم بودن نوزاد از همه جهات نیست، اما نشان دهنده سالم بودن نوزاد از نظر برخی بیماریهای رایج است. به همین دلیل در زیر نتایج آزمایشگاهی، بیانیهای وجود دارد که میگوید برخی از بیماریها را نمیتوان تشخیص داد (مانند اختلالات ساختاری) و نتیجه نمیتواند نشان دهد که نوزاد از این نظر سالم است یا خیر.
نوزاد مواد مغذی خود را از خون مادر از طریق جفت (در اصطلاح عامیانه همسر) در رحم دریافت میکند. ارتباط بین نوزاد و جفت از طریق عروقی به نام بند ناف است. بند ناف حاوی خون نوزاد است. کوردوسنتز، جمعآوری خون نوزاد از بند ناف با ورود از دیواره شکم مادر است. خون گرفته شده به آزمایشگاه فرستاده میشود و آزمایشات مختلف مربوط به سلامت نوزاد انجام میشود.
کوردوسنتز برای تشخیص برخی بیماریها و اختلالات در نوزاد مانند آمنیوسنتز نیز انجام میشود. معمولاً بعد از هفته بیستم بارداری قابل انجام است. مهمترین مزیت آن این است که امکان تشخیص را در مدت زمان کوتاهی مانند چند روز در هفتههای بارداری پیشرفته میدهد. آمنیوسنتز به دلایل زیر انجام میشود :
معمولاً بعد از هفته بیستم بارداری قابل انجام است. این روش مشابه روش آمنیوسنتز انجام میشود، با این تفاوت که خون نوزاد مستقیماً به جای مایع آمنیوتیک گرفته میشود. در کوردوسنتز، سوزن مخصوصی از دیواره شکم مادر وارد شکم میشود و مقداری خون از بند ناف گرفته میشود و برای بررسیهای مختلف در رابطه با سلامت نوزاد به آزمایشگاه ارسال میشود. پس از انجام عمل، وضعیت و ضربان قلب نوزاد مجدداً با سونوگرافی بررسی میشود. زن باردار مدتی استراحت میکند و معمولاً همان روز به خانه فرستاده میشود. گاهی ممکن است پزشک از شما بخواهد که برای استراحت بیشتر بمانید. توصیه میشود ۱-۲ روز پس از عمل، استراحت کنید.
اگر ناسازگاری گروه خونی (Rh) در خانم باردار تحت کوردوسنتز وجود داشته باشد، باید پس از عمل، تزریق ناسازگاری خون (Anti Rh D immune globulin) انجام شود. این فرآیند توسط پزشک شما نوشته خواهد شد.
نتایج در حدود یک هفته برای تحقیقات ژنتیکی متفاوت خواهد بود، اگر دلیل دیگری داشته باشد، بسته به علت، شما باید بدون تأخیر با پزشک خود در مورد نتایج مشورت کنید.
در مقایسه با سایر آزمایشهای دوران بارداری، کوردوسنتز خطرات جدیتری برای نوزاد به همراه دارد. بنابراین فقط در مراکز مجرب در این زمینه انجام میشود.
خطرات ناشی از روش کوردوسنتز برای نوزاد شامل آسیب بند ناف، کندی ضربان قلب، زایمان زودرس، مرگ نوزاد دیده میشود. به طور کلی، از دست دادن نوزاد به دلیل عوارض، (پیامد بد غیرقابل پیشگیری) حدود ۱٪ است.
خطر برای مادر ممکن است خونریزی یا نشت مایع از محفظه باشد. خطر دیگر عفونت است. این امکانات بسیار اندک است. با این حال، اگر همچنان نشت مایعات یا شکایاتی مانند تب، لرز، درد، گرفتگی شدید احساس میکنید، باید در اسرع وقت با پزشک خود مشورت کنید.
نوزاد مواد مغذی خود را از خون مادر از طریق جفت (همسر) واقع در رحم مادر دریافت میکند. فرآیند برداشتن مقداری بافت از جفت نوزاد به منظور تشخیص ژنتیکی، بیوپسی پرزهای کوریونی (به انگلیسی KVB یا CVS) نامیده میشود. معمولاً با ورود از شکم به رحم انجام میشود. به ندرت میتوان آن را به صورت واژینال تجویز کرد.
مهمترین مزیت این است که امکان تشخیص، قبل از پیشرفت بیش از حد بارداری را فراهم میکند؛ زیرا در هفتههای اولیه بارداری استفاده میشود. در صورت مشاهده مشکل در نوزاد، میتوان مداخلهای زودتر انجام داد و از روشهای سادهتر و ایمنتر برای خاتمه بارداری استفاده کرد. اشکال این است که خطر سقط جنین کمی بیشتر از آمنیوسنتز است و بروز عوارضی مانند خونریزی و گرفتگی عضلات وجود دارد.
در مورد مراقبتهای دوران بارداری بیشتر بدانید!
یکی از آزمایشهای دوران بارداری بیوپسی پرز کوریونی است که بهتر است بین هفتههای ۱۱ تا ۱۳ بارداری انجام شود. در این نوع از آزمایشهای دوران بارداری، مقدار کمی بافت از پرزهای جفت در رحم با ورود از دیواره شکم مادر با سوزن مخصوص یا از طریق واژن (محفظه) با لوله پلاستیکی مناسب گرفته میشود. قطعه گرفته شده به آزمایشگاه فرستاده میشود و بررسیهای مختلفی در مورد سلامت نوزاد انجام میشود. این روش معمولاً بدون درد است. پس از انجام عمل، وضعیت و ضربان قلب نوزاد مجدداً با سونوگرافی بررسی میشود. زن باردار مدتی استراحت میکند و معمولاً همان روز به خانه فرستاده میشود. گاهی ممکن است پزشک از شما بخواهد که برای استراحت بیشتر بمانید. توصیه میشود ۱-۲ روز پس از عمل، استراحت کنید.
در صورت وجود ناسازگاری گروه خونی (Rh) در باردار، تزریق پیشگیری از ناسازگاری خون (Anti Rh D immune globulin) باید بعد از عمل انجام شود. این مورد توسط پزشک شما نوشته خواهد شد.
در مقایسه با آمنیوسنتز، نتایج این روش تشخیصی که در هفتههای اولیه بارداری انجام میشود، زودتر نیز مشهود است.
نتایج بیوپسی پرزهای کوریونی، قابلیت اطمینان بالایی در تشخیص برخی اختلالات کروموزومی و مشکلات ژنتیکی خاص دارد. با این حال، گاهی اوقات نتایج ممکن است غیرقطعی یا نامطمئن باشند. در این موارد، ممکن است برای درک وضعیت نوزاد، آمنیوسنتز لازم باشد.
دیدگاهتان را بنویسید